Trąbka Eustachiusza – rola trąbki słuchowej
Nosogardło jest połączone z uchem środkowym za pomocą trąbki Eustachiusza, inaczej trąbki słuchowej. Ten wąski kanał odpowiada za wyrównanie ciśnienia po obu stronach błony bębenkowej oraz wentylację, drenaż i ochronę ucha. Jego zaburzenia mogą odpowiadać m.in. za wrażenie zatkania i osłabienie słuchu, a także zwiększają ryzyko infekcji. Dowiedz się więcej o budowie i roli trąbki Eustachiusza w organizmie człowieka oraz poznaj sposoby na poprawę jej drożności.
Najważniejsze informacje
Gdzie dokładnie znajduje się trąbka Eustachiuszai jakie części ciała ze sobą łączy?
Trąbka słuchowa to kanał o długości około 3–4 cm, który łączy jamę bębenkową w uchu środkowym z górną częścią gardła, zwaną nosogardłem. Dzięki temu umiejscowieniu stanowi kluczowy pomost pozwalający na przepływ powietrza i wydzieliny między uchem a drogami oddechowymi.
Więcej informacji znajdziesz w sekcji: Czym jest trąbka Eustachiusza? Anatomia trąbki słuchowej
Jakie są najważniejsze zadania trąbki słuchowej, abyśmy mogli dobrze słyszeć i cieszyć się zdrowiem uszu?
Głównym zadaniem trąbki słuchowej jest wyrównywanie ciśnienia po obu stronach bębenka, co pozwala mu swobodnie drgać, oraz wentylacja ucha środkowego. Dodatkowo trąbka odprowadza zbędną wydzielinę z ucha do gardła i chroni wnętrze głowy przed drobnoustrojami oraz niektórymi dźwiękami, które wytwarza nasz organizm (jak np. odgłos oddychania).
Więcej informacji znajdziesz w sekcji: Jakie jest znaczenie trąbki Eustachiusza dla słuchu?
W jaki sposób otwieranie i zamykanie się trąbki pomaga nam wyrównać ciśnienie w uszach?
Trąbka na co dzień pozostaje zamknięta, ale otwiera się gwałtownie podczas takich czynności jak przełykanie, ziewanie czy żucie. W takich momentach specjalne mięśnie podniebienia rozchylają przewód, pozwalając na wpuszczenie świeżego powietrza do ucha lub wypuszczenie jego nadmiaru, co zapobiega bolesnemu wciąganiu błony bębenkowej.
Więcej informacji znajdziesz w sekcji: Jakie jest znaczenie trąbki Eustachiusza dla słuchu?
Dlaczego budowa trąbki u dzieci sprawia, że częściej chorują one na zapalenie ucha niż dorośli?
U najmłodszych trąbka słuchowa jest znacznie krótsza, szersza i ułożona bardziej poziomo niż u dorosłych. Taka budowa znacznie ułatwia bakteriom i wirusom „wędrówkę” z gardła wprost do ucha środkowego, co sprzyja powstawaniu częstych stanów zapalnych.
Więcej informacji znajdziesz w sekcji: Czym jest trąbka Eustachiusza? Anatomia trąbki słuchowej
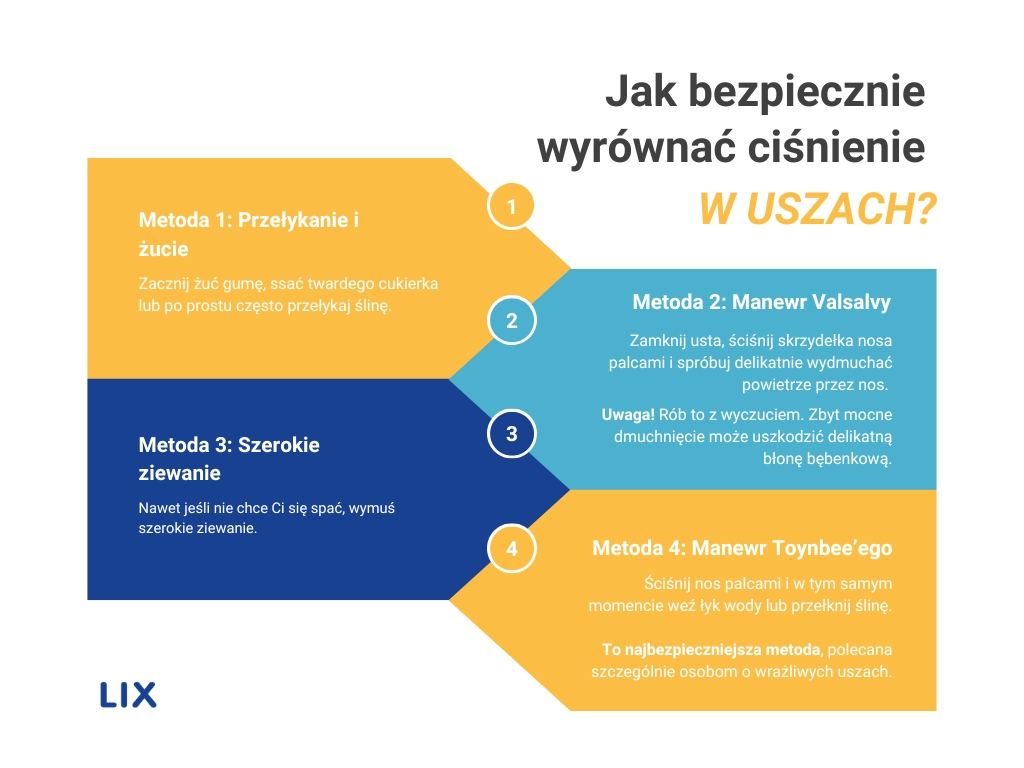
Jakimi prostymi sposobami możemy sami „odetkać” ucho, gdy nagle zmieni się ciśnienie?
Aby wymusić otwarcie trąbki i wyrównać ciśnienie, warto intensywnie przełykać ślinę, żuć gumę, szeroko ziewać lub wykonać tzw. próbę Valsalvy (delikatne dmuchanie przez zatkany nos i zamknięte usta – dozwolone jedynie przy braku infekcji ucha). Przedmuchiwanie ucha podczas silnego kataru może spowodować “wepchnięcie” infekcji z nosa do wnętrza ucha.
Więcej informacji znajdziesz w sekcji: Czy istnieją bezpieczne ćwiczenia na odblokowanie trąbki słuchowej?
Czym jest trąbka Eustachiusza? Anatomia trąbki słuchowej
Trąbka słuchowa (trąbka Eustachiusza) to przewód o długości ok. 3–4 cm. Stanowi on jedną z najważniejszych części ucha środkowego. Łączy jamę bębenkową z górną częścią gardła, czyli nosogardłem.
Kształt trąbki Eustachiusza jest lekko zagięty i ma zróżnicowaną średnicę oraz budowę. Najszersza jest na końcach, a najwęższa w części środkowej. Od strony ucha składa się z części kostnej, a od strony gardła z lekko elastycznej części chrzęstnej. U dzieci trąbka słuchowa jest znacznie krótsza, ułożona bardziej poziomo i szersza. Z tego powodu sprzyja przedostawaniu się bakterii i wirusów z gardła, które mogą powodować zapalenie ucha środkowego.
Jakie jest znaczenie trąbki Eustachiusza dla słuchu?
Podstawową funkcją trąbki słuchowej jest wyrównanie ciśnienia po obu stronach błony bębenkowej, co jest niezbędne dla jej prawidłowego działania. Trąbka Eustachiusza odpowiada również za wentylację ucha, odprowadzanie wydzieliny (drenaż) i ochronę przed drobnoustrojami.
W spoczynku kanał ten pozostaje zamknięty, natomiast otwiera się dzięki ruchom żuchwy. Podczas przełykania, ziewania czy żucia mięśnie napinacz i dźwigacz podniebienia miękkiego powodują otwarcie trąbki, dzięki czemu do jamy bębenkowej dochodzi powietrze lub uchodzi z niej jego nadmiar. Różnice ciśnienia między uchem a otoczeniem powodują wciąganie lub uwypuklenie błony bębenkowej, co ogranicza jej drgania. Prawidłowe funkcjonowanie trąbki trąbki jest więc niezbędne dla jakości słyszenia.
Z kolei odprowadzanie nadmiaru wydzieliny z ucha środkowego zapobiega jej zaleganiu i rozwojowi infekcji. Funkcja ochronna polega natomiast na ograniczeniu przedostawania się drobnoustrojów z gardła i nadmiernych zmian ciśnienia do ucha. Częściowo Trąbka Eustachiusza chroni również przed zbyt głośnymi dźwiękami z wnętrza organizmu, jak np. słyszenie własnego oddechu.
Dlaczego powstaje obrzęk trąbki słuchowej?
Najczęstszą przyczyną jest obrzęk błony śluzowej wyściełającej jej wnętrze. Dochodzi do niego głównie w przebiegu infekcji górnych dróg oddechowych, zapalenia zatok czy alergicznego nieżytu nosa. Opuchlizna zwęża światło części chrzęstnej trąbki słuchowej, co utrudnia jej prawidłowe otwieranie.
Przyczyną problemów związanych z trąbką słuchową mogą być również czynniki anatomiczne i choroby, które prowadzą do podrażnienia gardła i przez to do obrzęku śluzówki. U dzieci możliwą przyczyną jest przerost migdałka gardłowego, który może blokować ujście trąbki. Z kolei u dorosłych mogą być to przewlekłe zapalenia oraz refluks żołądkowo-przełykowy.
Jakie są najczęstsze objawy dysfunkcji trąbki Eustachiusza?
Rodzaj i nasilenie objawów dysfunkcji trąbki słuchowej zależą od przyczyny i mają charakter subiektywny. Przy niedrożności trąbki Eustachiusza spowodowanej zmianą ciśnienia zwykle pojawiają się:
- wrażenie zatkania i uczucie pełności w uchu (przelewania);
- pogorszenia słuchu, co bywa określane jako słyszenie ,,przez watę” lub ,,zza ściany”;
- autofonia (rezonans własnego słuchu) – polega na nienaturalnie głośnym słyszeniu własnego głosu i dźwięków z wnętrza ciała, np. oddechu, przełykania;
- szumy uszne, piski, trzaski i kliknięcia – szczególnie przy zmianie pozycji głowy lub podczas przełykania;
- niekiedy silny dyskomfort lub ból ucha oraz zawroty głowy – zwłaszcza przy gwałtownych zmianach ciśnienia, np. podczas lotu samolotem lub jazdą windą.
Z kolei to, jak działa słuch i jakie objawy występują przy zależy od zakresu stanu zapalnego oraz czasu jego trwania. Najczęściej jednak dolegliwości mają większe natężenie i mogą im towarzyszyć objawy infekcji, takie jak np. ból gardła, nieżyt nosa, stan podgorączkowy.
Czy istnieją bezpieczne ćwiczenia na odblokowanie trąbki słuchowej?
W wielu przypadkach przy problemach z trąbką słuchową pomocne okazują się naturalne mechanizmy wspomagające jej otwieranie. Jak odetkać ucho? Oto proste sposoby, które stymulują mięśnie napinacza podniebienia miękkiego:
- przełykanie śliny,
- żucie gumy i ssanie cukierków (co zwiększa produkcję śliny),
- szerokie ziewanie,
- próba Valsalvy.
Próba Valsalvy polega na delikatnym dmuchaniu przy zamkniętych ustach i zatkanym nosie. Należy jednak pamiętać, że trąbka Eustachiusza łączy ucho środkowe z gardłem, dlatego metoda ta wymaga szczególnej ostrożności przy infekcji z silnym katarem. w takich okolicznościach mogłoby spowodować przedostanie się zainfekowanej wydzieliny do ucha.
Jak przebiega proces przywracania drożności trąbki Eustachiusza?
Podstawą leczenia niedrożności trąbki słuchowej jest redukcja przyczyny, czyli najczęściej obrzęku. W zależności od jego podłoża, pomóc może stosowanie leków obkurczających śluzówkę nosa, sterydów donosowych lub płukanie zatok. Ważne jest też intensywne nawilżanie gardła i przewodów nosowych.
Z kolei w przypadku przewlekłej niedrożności wskazana jest profesjonalna diagnostyka i leczenie zaburzeń czynności trąbki słuchowej. Jedną ze stosowanych metod jest balonoplastyka trąbki Eustachiusza. Zabieg ten polega na mechanicznym poszerzeniu światła trąbki za pomocą cewnika zakończonego balonikiem. Procedura najczęściej wykonywana jest w znieczuleniu ogólnym.
Kiedy niedrożność trąbki słuchowej wymaga pilnej konsultacji lekarskiej?
Nie zawsze objawy niedrożności trąbki słuchowej wymagają natychmiastowej interwencji. Istnieją jednak sytuacje, które mogą wskazywać na rozwój infekcji ucha środkowego lub wpływ zmiany ciśnienia na ucho wewnętrzne. Pilna wizyta u lekarza wskazana jest zwłaszcza w przypadku silnego bólu ucha, nagłego i znacznego pogorszenia słuchu, zawrotów głowy, wycieku z ucha, wysokiej gorączki.
Na wizytę u laryngologa należy się udać również, jeśli uczucie zatkanego ucha utrzymuje się powyżej dwóch tygodni, nawet jeśli nie towarzyszą temu inne objawy. Konieczne jest wówczas wykluczenie ewentualnych zmian w obrębie nosogardła, które mogą odpowiadać za drażnienie trąbki Eustachiusza.
FAQ
Dlaczego zatyka się trąbka Eustachiusza?
Najczęściej przyczyną zatykania się trąbki Eustachiusza jest obrzęk jej ujścia spowodowany infekcją, alergią lub zapaleniem zatok. Powodem przejściowej niedrożności bywają też duże i nagłe zmiany ciśnienia w otoczeniu. Rzadziej przyczyną są czynniki anatomiczne (np. przerost migdałka podniebiennego u dzieci) oraz przewlekłe stany zapalne.
Jak sprawdzić czy trąbka Eustachiusza jest zatkana?
Można wykonać prosty test drożności trąbki Eustachiusza, który polega na dmuchaniu powietrza przez zamknięte usta z jednocześnie zamkniętym nosem. Jeśli pojawi się odgłos i uczucie odetkania, prawdopodobnie trąbki słuchowe są już drożne.
Jak odblokować trąbkę Eustachiusza?
Aby odblokować trąbkę Eustachiusza i wyrównać ciśnienie w uchu środkowym wykonuje się proste czynności, takie jak np. ziewanie, intensywne przełykanie, żucie gumy i ssanie cukierków. Jeśli nie dokucza nam ostra infekcja nosa, można zastosować też próbę Valsalvy (dmuchanie przy zamkniętym nosie i ustach). Jeśli przyczyną niedrożności jest obrzęk przy infekcji, należy zadbać o drożność nosa i zatok oraz nawilżanie gardła. Przy problemach przewlekłych wskazana może być balonoplastyka.
Artykuł nie zastępuje konsultacji lekarskiej, jeśli występują u Ciebie objawy, konieczna jest konsultacja z lekarzem, aby ustalić przyczynę i wdrożyć odpowiednie leczenie.
Artykuł zweryfikowany merytorycznie przez: lek. Michała Dąbrowskiego.
Źródła:
- https://www.mp.pl/pacjent/otolaryngologia/lista/98890,ostra-niedroznosc-trabki-sluchowej (data dostępu: 25.03.2026)
- https://www.mp.pl/pytania/pediatria/chapter/B25.QA.6.1.21. (data dostępu: 25.03.2026)
- https://otolaryngolodzy24.pl/dysfunkcje-trabek-sluchowych-przyczyny-i-leczenie/ (data dostępu: 25.03.2026)
- https://podyplomie.pl/pediatria/38163,ostre-zapalenie-ucha-srodkowego-postepowanie-diagnostyczno-terapeutyczne?srsltid=AfmBOopzTdAEmTbePdnH2oS0zOTyspZ-XHycFR6yxX2A8388nWFNxkrF (data dostępu: 25.03.2026)